Decadimento Cognitivo: Comprendere Cause, Sintomi e Differenze con l'Invecchiamento Normale
Capita a molti di esclamare, con un pizzico di ironia, "Ecco l'Alzheimer che avanza!" quando ci si ritrova a cercare l'auto in un vasto parcheggio. Questa battuta, sebbene leggera, tocca una realtà profonda: il nostro cervello, composto da un numero definito di cellule, subisce un graduale processo di invecchiamento che può portare a una diminuzione delle funzioni cognitive. Tuttavia, è fondamentale distinguere tra il declino cognitivo fisiologico legato all'età e le condizioni patologiche come la demenza o l'Alzheimer. Questo articolo si propone di fare chiarezza su queste alterazioni, esplorando le cause, i sintomi e le sfumature che le distinguono.
Cos'è il Decadimento Cognitivo?
Il decadimento cognitivo si definisce come una perdita o una riduzione delle funzioni mentali essenziali per la vita quotidiana, quali la memoria, il linguaggio, l'attenzione e la capacità di problem solving. Le cause di questo declino sono molteplici e possono spaziare da malattie neurodegenerative, come l'Alzheimer, a eventi traumatici come ictus o lesioni cerebrali, fino al naturale processo di invecchiamento fisiologico.
La letteratura scientifica identifica tre livelli principali di decadimento cognitivo:
- L'invecchiamento cognitivo fisiologico: Le modificazioni naturali che avvengono nel cervello con l'avanzare dell'età.
- Il Mild Cognitive Impairment (MCI): Una condizione intermedia, caratterizzata da un declino cognitivo più marcato rispetto all'invecchiamento fisiologico, ma non ancora classificabile come demenza.
- I Disturbi Neurocognitivi: Questa è la categoria diagnostica, introdotta nel DSM-5 (APA, 2013), che sostituisce il termine "Demenza". Essa comprende diverse forme, tra cui il Delirium (un'alterazione temporanea di attenzione e consapevolezza), il Disturbo Neurocognitivo Lieve e il Disturbo Neurocognitivo Maggiore, che si differenziano per gravità e impatto sulla vita quotidiana.
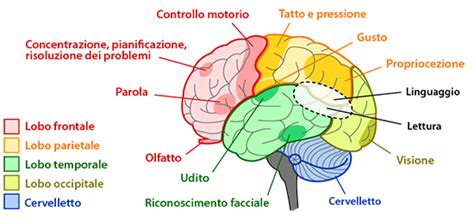
L'Invecchiamento Cognitivo Fisiologico: Cambiamenti Naturali
Con l'avanzare dell'età, il cervello subisce trasformazioni che influenzano le diverse facoltà intellettive. Uno studio del 2013 condotto da Harada et al. ha evidenziato come alcune abilità, in particolare quelle legate al vocabolario, possano persino migliorare con l'età, arricchendosi grazie all'esperienza accumulata. Il vocabolario, infatti, appartiene all'intelligenza cristallizzata, che tende a rimanere stabile o a migliorare nel tempo.
Tuttavia, altre funzioni cognitive, come il ragionamento concettuale, la memoria e la velocità di processamento, tendono a peggiorare. Questo deterioramento è legato all'intelligenza fluida, che si occupa dell'elaborazione di concetti nuovi e della risoluzione di problemi inediti. L'intelligenza fluida è influenzata sia dalle abilità innate che dall'apprendimento e dalla capacità di elaborare nuove informazioni e manipolare l'ambiente. Con l'età, questa capacità di adattamento e di rapida elaborazione può diminuire.
Mild Cognitive Impairment (MCI): Una Zona Grigia tra Normalità e Patologia
Il Mild Cognitive Impairment (MCI), o deterioramento cognitivo lieve, rappresenta una condizione di transizione tra il normale invecchiamento cognitivo e la demenza. Uno studio del 1999 di Petersen et al. ha messo in luce come le persone con MCI, pur ottenendo punteggi simili al gruppo di controllo in molti ambiti cognitivi, mostrino prestazioni significativamente inferiori nella memoria, avvicinandosi a quelle dei pazienti con Malattia di Alzheimer.
Ulteriori ricerche, come quella di Tuokko et al. (2003), hanno evidenziato che il rischio di sviluppare demenza, in particolare la Malattia di Alzheimer (Chertkow et al., 2008), aumenta di circa il 50% nelle persone con MCI. Questa elevata probabilità di progressione verso una forma patologica rende l'MCI un'area di grande interesse per la ricerca, con numerosi trattamenti farmacologici e non farmacologici in fase di studio e sperimentazione.

Disturbi Neurocognitivi: La Nuova Definizione di Demenza
Nel DSM-5, il termine "demenza" è stato sostituito da "Disturbi Neurocognitivi" per riflettere meglio la natura complessa di queste condizioni. Questa categoria diagnostica include il Disturbo Neurocognitivo Maggiore e il Disturbo Neurocognitivo Lieve, distinguendo tra loro l'impatto sull'indipendenza nelle attività quotidiane.
Per diagnosticare un disturbo neurocognitivo, il DSM-5 richiede la presenza di diversi criteri:
- Declino Cognitivo Significativo: Un calo marcato rispetto al precedente livello di funzionamento in uno o più domini cognitivi, tra cui attenzione complessa, funzioni esecutive, apprendimento e memoria, linguaggio, funzioni percettivo-motorie, e cognizione sociale (riconoscimento delle emozioni e teoria della mente). Questo declino deve essere percepito dalla persona, da un informatore affidabile o da un clinico, e idealmente confermato da test neuropsicologici.
- Interferenza con l'Indipendenza: I deficit cognitivi devono compromettere l'autonomia nelle attività quotidiane, richiedendo assistenza per compiti complessi come la gestione delle finanze, dei farmaci, o anche per attività basilari come vestirsi o cucinare.
- Esclusione di Delirium: I deficit non devono manifestarsi esclusivamente nel contesto di un delirium.
- Esclusione di Altri Disturbi Mentali: I deficit cognitivi non devono essere meglio spiegati da un altro disturbo mentale, come la depressione maggiore o la schizofrenia.
La Differenza tra Decadimento Cognitivo e Alzheimer
Mentre il termine "demenza" viene ancora utilizzato in ambito medico, i "disturbi neurocognitivi" rappresentano la classificazione diagnostica più aggiornata. Quando la causa del declino cognitivo è di natura degenerativa, si parla comunemente di demenza. All'interno di questo ampio spettro, la Malattia di Alzheimer occupa una posizione di rilievo.
Descritta per la prima volta dallo psichiatra tedesco Alois Alzheimer nel 1906, questa patologia neurodegenerativa è caratterizzata da lesioni cerebrali, spesso legate all'accumulo di placche amiloidi. Queste lesioni colpiscono la corteccia cerebrale, le regioni sottocorticali e l'ippocampo, una struttura cruciale per le funzioni mnemoniche.
Galimberti (2018) colloca la Malattia di Alzheimer tra le demenze pre-senili, con un'età di insorgenza tipica tra i 50 e i 60 anni. La progressione della malattia è spesso descritta in tre stadi:
- Stadio Iniziale: Compaiono i primi deficit cognitivi, soprattutto nella memoria a breve termine, ma l'affettività e la capacità di iniziativa rimangono generalmente preservate.
- Stadio Intermedio: Si sviluppano sindromi specifiche come afasia (disturbi del linguaggio), agnosia (perdita della consapevolezza), agrafia (difficoltà nella scrittura), alessia (difficoltà nella lettura) e logoclonia (ripetizione di sillabe finali). Può manifestarsi anche il "wandering", ovvero comportamenti di vagabondaggio afinalistico.
- Stadio Avanzato: Si assiste a un impoverimento cognitivo completo, con perdita totale delle funzioni simboliche.
La malattia di Alzheimer rappresenta tra il 50% e il 70% di tutti i casi di demenza, seguita da quella di origine vascolare (10-20%).
Demenza senile vs Alzheimer (ep.3)
Decadimento Cognitivo e Depressione: Un Legame Complesso
La depressione può coesistere con il decadimento cognitivo, creando un quadro clinico complesso. Come evidenziato da Gala et al. (2008), i pazienti con depressione e Malattia di Alzheimer mostrano una maggiore autocommiserazione e sensibilità al rifiuto, ma meno segni neurovegetativi rispetto ai pazienti depressi anziani non dementi.
La depressione maggiore è presente nel 15% delle persone con Malattia di Alzheimer e fino al 25% dei casi di demenza vascolare. Sebbene il trattamento della depressione possa talvolta portare a una remissione temporanea del declino cognitivo, nel 40% dei casi si sviluppa comunque una demenza irreversibile entro tre anni. Le manifestazioni sintomatologiche possono variare in base all'età di insorgenza della depressione e al tipo di demenza.
La diagnosi differenziale tra depressione e demenza può essere complessa, richiedendo l'uso di test specifici e un'attenta ricostruzione dell'anamnesi del paziente.
Sintomi del Decadimento Cognitivo: Un Quadro Vario
I sintomi del decadimento cognitivo sono estremamente variegati e dipendono dalla causa sottostante (invecchiamento fisiologico, disturbo neurocognitivo, tipo di demenza, delirium). Non esiste una "carta d'identità" univoca per il decadimento cognitivo, poiché le manifestazioni possono differire notevolmente a seconda che si tratti di Malattia di Alzheimer, Parkinson, demenza vascolare, infezione da HIV o altre patologie.
Tuttavia, è possibile delineare alcune categorie generali:
- Declino Cognitivo Lieve: Problemi di memoria, attenzione, concentrazione e un rallentamento generale del pensiero rispetto alle aspettative per età e livello di istruzione. Questi deficit sono presenti ma non impattano significativamente sulla quotidianità.
- Mild Cognitive Impairment (MCI): Oltre al calo nelle prestazioni cognitive, si riscontra un iniziale impatto sulle attività quotidiane, sebbene la persona mantenga ancora una certa autonomia.
- Declino Cognitivo legato a Disturbo Neurocognitivo: Un calo significativo delle prestazioni in diversi domini cognitivi (attenzione, funzione esecutiva, apprendimento, memoria, linguaggio, prassie, abilità motorie, cognizione sociale) con un impatto marcato sull'indipendenza nelle attività quotidiane.
Ogni sindrome neurocognitiva presenta un'evoluzione sintomatologica e un impatto specifico sulle facoltà cognitive.
Le Cause del Decadimento Cognitivo: Una Molteplicità di Fattori
Le cause del decadimento cognitivo sono altrettanto complesse quanto i suoi sintomi, e possono essere distinte tra invecchiamento fisiologico e processi degenerativi.
Invecchiamento Fisiologico
Nel processo di invecchiamento fisiologico, i neuroni invecchiano e muoiono gradualmente. Spesso, la riduzione delle richieste quotidiane in età avanzata (minor impegno lavorativo, sociale e relazionale) rende meno evidente l'impatto di questi cambiamenti.
Processi Degenerativi e Patologici
I processi degenerativi possono avere cause vascolari, traumatiche, tumorali o genetiche. Nel caso della Malattia di Alzheimer, ad esempio, la predisposizione genetica può favorire la produzione di placche amiloidi.
Altre cause che possono favorire il decadimento cognitivo includono:
- Condizioni Mediche: Patologie psichiatriche come la schizofrenia (Harvey et al., 1999) o infezioni virali (come l'HIV e potenzialmente il COVID-19, secondo studi preliminari).
- Fattori Ambientali e di Stile di Vita: Lo stress lavoro-correlato (Monzani, 2014) è stato identificato come un importante fattore di rischio. Anche l'istituzionalizzazione in strutture ricovero, con la conseguente riduzione degli stimoli sociali e motori, può peggiorare il declino cognitivo.
- Perdita Sensoriale: La perdita di udito (ipoacusia), come evidenziato da Lin et al. (2013), è legata a un aumento del rischio di decadimento cognitivo. L'ipoacusia favorisce il ritiro sociale e l'isolamento, con ricadute negative sulle abilità intellettive. In generale, tutto ciò che limita la sensorialità può impattare negativamente sulle capacità cognitive residue.
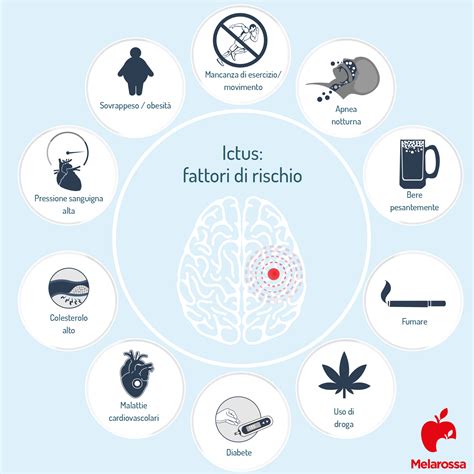
I principali fattori di rischio identificati da Pucci et al. (2020) includono:
- Età avanzata
- Bassa scolarità
- Fattori di rischio cardiovascolare
- Infiammazione cronica
- Condizioni neuropsichiatriche croniche
- Condizioni genetiche
Impatto sulla Salute Mentale e sul Benessere
Il decadimento cognitivo ha un impatto significativo sulla salute mentale e sul benessere generale. Secondo dati Istat del 2017, in Italia, nonostante un'elevata speranza di vita, le condizioni di salute degli anziani over 75 sono spesso peggiori rispetto alla media europea, con un'alta prevalenza di malattie croniche e limitazioni motorie. Oltre un milione di persone in Italia è affetto da demenza di Alzheimer, una realtà che coinvolge famiglie, operatori e servizi sanitari, con profonde ripercussioni sulla salute pubblica e mentale.
Il decadimento cognitivo può causare:
- Ansia e Depressione: La consapevolezza del declino o la difficoltà nel gestire le proprie funzioni può generare stati ansiosi e depressivi.
- Isolamento Sociale: La progressiva compromissione delle capacità comunicative e cognitive può portare a un ritiro sociale, con conseguente solitudine.
- Aumento del Rischio di Incidenti: Il declino cognitivo può aumentare il rischio di cadute e di comportamenti motori disorganizzati e afinalistici, come le fughe o il wandering.
- Perdita dell'Autonomia: La compromissione delle facoltà intellettive, organizzative e motorie rende la persona sempre meno autonoma nelle attività quotidiane, come fare la spesa, cucinare o provvedere all'igiene personale.
- Necessità di Istituzionalizzazione: Nei casi più gravi, può rendersi necessaria l'assistenza in strutture specializzate.
Per una persona abituata a una vita attiva e socialmente impegnata, l'impatto del decadimento cognitivo sulle facoltà intellettive e prassico-motorie rappresenta uno tsunami che sconvolge la quotidianità. Naomi Feil, assistente sociale e psicoanalista americana, ha descritto questo stadio della vita come "risoluzione", identificando quattro fasi:
- Malorientamento: La persona inizia a percepire i cambiamenti fisici e cognitivi ma fatica ad accettarli.
- Confusione Temporale: Gli schemi di orientamento spazio-temporale si alterano, portando a disorientamento riguardo al luogo, al giorno, all'anno o alla stagione.
- Gesti Ripetitivi: Il declino cognitivo coinvolge il canale linguistico, portando alla ripetizione di gesti legati a una memoria somatica e procedurale.
- Stadio Vegetativo: Una condizione di pre-morte, simile al coma.

L'Impatto sulle Famiglie e sui Caregiver
Il decadimento cognitivo e la demenza impattano profondamente anche sulle famiglie, generando quello che viene definito "burden", ovvero il peso emotivo, psicologico, fisico ed economico per il caregiver informale (solitamente un familiare) che assiste la persona con demenza (Zanotti et al., 2013).
Un primo elemento di sovraccarico che emerge nelle persone che assistono individui con decadimento cognitivo lieve è il cambiamento nella disponibilità di tempo. La necessità di occuparsi e supervisionare le azioni quotidiane, unita alla gestione dei sintomi emergenti, può portare a un progressivo esaurimento del caregiver.
Fasi del Morbo di Alzheimer e Compromissione Cognitiva
Il Morbo di Alzheimer è una malattia progressiva che peggiora nel tempo. Il sistema sviluppato da Barry Reisberg, M.D., descrive sette fasi che illustrano come le abilità cambiano nel corso della malattia:
- Fase 1: Nessun deficit cognitivo. La persona non mostra problemi di memoria o cognitivi.
- Fase 2: Declino cognitivo molto lieve. Possono verificarsi lievi vuoti di memoria, come dimenticare parole familiari o la posizione di oggetti di uso quotidiano. Questi potrebbero essere normali cambiamenti legati all'età o i primi segnali di Alzheimer.
- Fase 3: Lieve declino cognitivo. Amici, familiari o colleghi notano delle difficoltà. I medici possono rilevare problemi di memoria o concentrazione durante una visita medica.
- Fase 4: Declino cognitivo moderatamente grave. Le lacune nella memoria e nel pensiero diventano evidenti, e la persona inizia ad aver bisogno di aiuto per le attività quotidiane.
- Fase 5: Declino cognitivo moderatamente grave. La memoria peggiora, possono verificarsi cambiamenti di personalità, e la persona necessita di un supporto significativo per le attività quotidiane.
- Fase 6: Grave declino cognitivo. La memoria continua a peggiorare, possono esserci cambiamenti significativi di personalità, e la persona necessita di un aiuto considerevole per le attività quotidiane.
- Fase 7: Declino cognitivo molto grave. Nella fase finale, la persona perde la capacità di rispondere all'ambiente, di sostenere una conversazione e, infine, di controllare i movimenti. È necessario un aiuto costante per le cure personali, come mangiare e andare in bagno. Possono scomparire la capacità di sorridere, di sedersi senza supporto e di sostenere la testa. I riflessi diventano anomali e i muscoli rigidi.
Gestire il Decadimento Cognitivo Lieve (MCI)
Il Declino Cognitivo Lieve (MCI) è una condizione clinica caratterizzata da un peggioramento della funzione cognitiva, della memoria e del pensiero. Tuttavia, questo deficit non interferisce significativamente con le abilità funzionali, permettendo una vita autonoma e indipendente, sebbene talvolta possa richiedere un maggiore sforzo. L'MCI è considerato un campanello d'allarme per il possibile sviluppo di una forma di demenza.
Per gestire l'MCI, è possibile adottare diverse strategie:
- Stile di Vita Sano e Attivo: Mantenere un'attività fisica regolare e stimolare la mente con esercizi cognitivi e interazioni sociali.
- Supporti Nutrizionali: Alcune formulazioni a base di vitamina B sembrano offrire effetti positivi.
- Consulto Medico: È sempre consigliabile sottoporsi ad accertamenti medici specialistici per valutare le terapie più adatte.
L'esercizio mentale, le interazioni sociali e la stimolazione cognitiva sono approcci sicuri ed efficaci per affrontare i disturbi cognitivi. Le interazioni sociali, in particolare, possono essere problematiche per chi soffre di presbiacusia (perdita dell'udito legata all'età), poiché filtrare una conversazione dal rumore di fondo può diventare difficile.
Diagnosi e Valutazione del Decadimento Cognitivo
La diagnosi del decadimento cognitivo inizia con una valutazione clinica completa, che include un'anamnesi dettagliata del paziente, la valutazione delle alterazioni cognitive, l'anamnesi medica e la storia familiare di disturbi cognitivi.
Test e Valutazioni
Esistono diversi strumenti e test utilizzati per valutare le funzioni cognitive:
- Test Neuropsicologici: Questi test, più dettagliati di una valutazione dello stato mentale standard, valutano in modo approfondito diverse aree cognitive, tra cui memoria, attenzione, linguaggio, funzioni esecutive e abilità visuo-spaziali.
- Imaging Cerebrale (RMI, TC): Possono essere utili per escludere altre cause di declino cognitivo, come tumori cerebrali, idrocefalo normoteso, danni da lesioni o ictus.
- Esami del Sangue: Vengono effettuati per misurare i livelli di vitamina B12 e ormoni tiroidei, al fine di escludere carenze o disfunzioni tiroidee che possono causare perdita di memoria.
- Puntura Lombare (rachicentesi): Può essere necessaria in caso di sospetta infezione cerebrale per analizzare il liquido cerebrospinale.
Il medico valuterà la storia del paziente, i sintomi lamentati, l'anamnesi medica e familiare, ed eseguirà un esame obiettivo, concentrandosi sul sistema nervoso e sulla funzione mentale. La presenza di un familiare durante la visita può essere utile, poiché la persona con problemi di memoria potrebbe non essere in grado di descrivere accuratamente i propri sintomi.
I medici pongono domande specifiche sulla natura della perdita di memoria, sulla sua insorgenza e progressione, e sull'impatto sulle attività quotidiane. Vengono indagati anche altri sintomi, disturbi pregressi, farmaci assunti e abitudini di vita.
Segnali d'Allarme da Non Ignorare
Alcuni sintomi sono particolarmente preoccupanti e suggeriscono la necessità di una valutazione medica:
- Difficoltà a svolgere le normali attività quotidiane.
- Difficoltà a concentrarsi e fluttuazioni della coscienza (suggeriscono delirium).
- Sintomi di depressione, come perdita di appetito, pensieri suicidi, disturbi del sonno, letargia.
- Impossibilità di prestare attenzione, confusione, disorientamento.
- Altri sintomi neurologici, come cefalee, difficoltà linguistiche, spossatezza, problemi visivi o vertigini.
Se si manifestano questi segnali, è fondamentale consultare immediatamente un medico. Anche in assenza di segnali d'allarme evidenti, ma in presenza di preoccupazione per la propria memoria o difficoltà nelle attività quotidiane, è opportuno rivolgersi al proprio medico.
Trattamento e Gestione del Decadimento Cognitivo
Attualmente, non esiste una cura risolutiva in grado di invertire il decadimento cognitivo o guarire dalle malattie neurodegenerative sottostanti, come l'Alzheimer. Tuttavia, esistono diversi approcci terapeutici efficaci per gestire i sintomi, rallentare la progressione della malattia e migliorare la qualità della vita del paziente e dei suoi familiari.
Approccio Multidisciplinare
L'approccio più efficace è spesso multidisciplinare, coinvolgendo un team di specialisti: neurologi, psichiatri, geriatri, psicologi, neuropsicologi, terapisti della riabilitazione cognitiva e nutrizionisti. Questo approccio integrato mira a coprire tutti gli aspetti della cura.
Trattamenti Medici
- Identificazione e Trattamento di Cause Trattabili: Il primo passo è escludere e trattare eventuali cause mediche reversibili del declino cognitivo, come disturbi tiroidei, carenze vitaminiche, infezioni o effetti collaterali da farmaci.
- Terapie Farmacologiche: In casi di decadimento cognitivo legato a malattie neurodegenerative in fase iniziale, possono essere prescritti farmaci specifici, come gli inibitori dell'acetilcolinesterasi (es. donepezil, rivastigmina) o la memantina, indicati per la Malattia di Alzheimer. Questi farmaci possono contribuire a stabilizzare o migliorare temporaneamente i sintomi cognitivi.
- Gestione dei Sintomi Associati: Spesso vengono prescritti farmaci antidepressivi, ansiolitici leggeri o stabilizzanti del comportamento per gestire sintomi come depressione, ansia, agitazione o disturbi del sonno, sempre con attenzione agli effetti collaterali sugli anziani.
Riabilitazione Cognitiva e Terapia Occupazionale
- Stimolazione Cognitiva: Programmi personalizzati di stimolazione cognitiva, guidati da neuropsicologi o terapisti occupazionali, mirano a potenziare le abilità mentali residue e compensare le difficoltà attraverso esercizi su memoria, attenzione, linguaggio e funzioni esecutive. L'uso di strategie mnemoniche, giochi di logica e ausili organizzativi può aiutare a mantenere più a lungo l'autonomia.
- Terapia Occupazionale: Aiuta il paziente ad apprendere strategie pratiche per compensare i deficit nella vita quotidiana, come l'uso di etichette, promemoria, o la semplificazione dell'ambiente domestico. L'obiettivo è preservare l'indipendenza e prevenire incidenti.
Supporto Psicologico e Psicoeducativo
- Supporto al Paziente e ai Caregiver: Percorsi di psicoterapia di supporto o la partecipazione a gruppi di mutuo auto-aiuto sono fondamentali per aiutare il paziente ad affrontare ansia e depressione, e per fornire ai caregiver strumenti e strategie per gestire la situazione, prevenendo il burnout.
Prevenzione e Stile di Vita Salutare
Sebbene non sia sempre possibile prevenire completamente il decadimento cognitivo, uno stile di vita sano gioca un ruolo cruciale sia nella prevenzione che nel rallentamento della progressione.
Azioni Fondamentali per la Salute Cerebrale
- Mantieni il Cervello Attivo: Dedicati quotidianamente ad attività stimolanti come leggere, fare cruciverba, imparare qualcosa di nuovo, o conversare con amici.
- Attività Fisica Regolare: Almeno 30 minuti al giorno di movimento moderato (passeggiate, bicicletta, nuoto) migliorano la circolazione cerebrale e favoriscono la neurogenesi.
- Dieta Equilibrata: Una dieta ricca di frutta, verdura, cereali integrali, pesce (omega-3) e olio d'oliva, come la dieta mediterranea, è associata a una migliore salute cognitiva.
- Controllo del Peso: Mantenere un peso nella norma, evitando sovrappeso e obesità, riduce il rischio di declino cognitivo.
- Non Fumare: Il fumo danneggia i vasi sanguigni e accelera l'invecchiamento cerebrale. Smettere di fumare porta benefici quasi immediati alla circolazione cerebrale.
- Relazioni Sociali e Hobby: Coltivare una buona rete sociale e dedicarsi a hobby stimolanti aiuta a mantenere la mente attiva e a prevenire l'isolamento.
- Gestione dello Stress: Tecniche di gestione dello stress e il mantenimento di un buon equilibrio psico-emotivo sono essenziali.
- Controllo delle Malattie Croniche: Gestire efficacemente condizioni come ipertensione, diabete e colesterolo alto è fondamentale per la salute cerebrale.
La prevenzione del decadimento cognitivo è un investimento a lungo termine sulla propria salute e sul proprio benessere, che inizia con scelte consapevoli nella vita di tutti i giorni.
